Prof. Dr. Alexandre Campos Moraes Amato
Professor de Cirurgia Vascular e Endovascular da UNISA
A chocante história da africana, do povo Khoisan, que virou atração de circo por desconhecimento e preconceito. Em 29 de dezembro de 1815, 125 anos antes da descrição do lipedema por Allen e Hines1, Saartjie Baartman (Figura 1) faleceu após passar anos sendo exibida em feiras europeias de “fenômenos bizarros humanos”. Seu cérebro, esqueleto e órgãos sexuais continuaram sendo exibidos em um museu de Paris até 1974. Seus restos mortais só retornaram à África em 2002, após a França concordar com um pedido feito por Nelson Mandela. Ela foi levada para a Europa, aparentemente, sob promessas falsas por um médico britânico. Recebeu o nome artístico de “A Vênus Hotentote” (hoje considerado termo ofensivo) e foi transformada em uma atração de circo em Londres e Paris, onde multidões observavam seu traseiro. Mediante um pagamento extra, os seus exibidores permitiam aos visitantes tocar-lhe as nádegas, cujo invulgar volume (esteatopigia) parecia estranho e perturbador ao europeu da época.

No final de 1814, Saartjie foi vendida a um francês, domador de animais, que viu nela uma oportunidade de enriquecimento fácil. Considerando que a adquirira como prostituta ou escrava, o novo dono mantinha-a em condições muito mais duras. Foi exposta em Paris, tendo de aceitar exibir-se completamente nua, o que contrariava o seu voto de jamais exibir os órgãos genitais. As celebrações de Napoleão Bonaparte no início de 1815 incluíram festas noturnas onde os muitos visitantes bêbados divertiram-se apalpando o corpo da indefesa mulher.
Foi, depois, exposta a multidões, que dela zombavam. Era alvo de caricaturas, mas chamou também o interesse de cientistas e pintores. Anatomistas franceses e outros naturalistas visitaram-na, tendo sido objeto de numerosas ilustrações científicas no Jardin du Roi. O corpo foi totalmente investigado e medido, com registo do tamanho das nádegas, do clitóris, dos lábios e dos mamilos para museus e institutos zoológicos e científicos.
A dissecção de seu corpo foi realizada e publicada pelo anatomista francês Henri Marie Ducrotay de Blainville (1816) e republicado pelo naturalista francês Georges Cuvier em Mémoires du Museum d’Histoire Naturelle (1817). Cuvier, que conhecera Baartman, observou em sua monografia que o seu objeto de estudo era uma mulher inteligente, com uma memória excelente, especialmente para rostos. Além de sua língua nativa, ela falava neerlandês fluentemente, tinha um inglês razoável e algum conhecimento de francês. Ele descreve os ombros e costas dela como “graciosos”, com “braços delgados”, mãos e pés como “encantadores” e “bonitos”. Ele acrescenta que ela era adepta de berimbau de boca, dançava de acordo com as tradições de seu país e tinha uma personalidade alegre.
Doenças que não possuem marcadores específicos, exames padrão ouro ou exames de imagem são muitas vezes desacreditadas. Outras doenças cujo diagnósticos sempre foi clínico passaram a necessitar de exames de imagem, para provar sua existência para o sistema de saúde. E, com isso, os exames subsidiários muitas vezes passaram a ser reconhecidos como definitivos e a importância da anamnese e exame físico são deixadas num segundo plano. Doenças que apresentam variações clínicas amplas e não possuem exames subsidiários definitivos são esquecidas e demoram para ser reconhecidas. Para o generalista a dificuldade no diagnóstico clínico é reconhecer condições que não se encaixam nas categorias de doenças familiares já conhecidas, e, o lipedema é uma delas. Como mencionado anteriormente, o lipedema foi descrito pela primeira vez em 1940 pelos doutores Edgar Van Nuys Allen, cirurgião cardiovascular conhecido pelo teste de Allen, e Edgar Alphonso Hines Jr. na Mayo Clinic 2,3 na sessão Vascular Clinics, e, hoje nomeia a síndrome de Allen-Hines 4. Desde então o lipedema foi caracterizado como uma deposição anormal de gordura em glúteos e pernas bilateralmente que pode ser acompanhada por edema ortostático2,3.
A fisiopatologia e a epidemiologia do lipedema é pouco compreendida e, por causa disso não é incluída no currículo básico médico acadêmico, e, muitas vezes, nem mesmo no currículo vascular especializado. Sendo assim, é frequentemente confundido com condições mais frequentes como obesidade e linfedema5,6. Embora tenha sido inicialmente descrita nos Estados Unidos os avanços mais recentes surgiram na Europa, principalmente pelo trabalho dos professores Michael Földi e Etelka Földi 7 na Alemanha que só recentemente ganharam reconhecimento maior nos Estados Unidos8 e no Brasil9–12. O reconhecimento entre o público leigo do lipedema aumentou nos anos recentes em parte devido à proliferação de conteúdo na internet, grupos online e o início do reconhecimento da mídia comum sobre essa condição, mas o estigma da doença ainda existe no meio médico.
A desproporção na distribuição da gordura típica do lipedema também foi dividida em cinco tipos, de acordo com a área de acometimento, sendo que alguns pacientes podem ser classificados em mais de um tipo 13.
- Tipo I: pélvis, glúteos e quadril (Figura 1).
- Tipo II: glúteos até os joelhos com coxim gorduroso dobrado em volta da parte de dentro do joelho.
- Tipo III: glúteos até tornozelos.
- Tipo IV: braços.
- Tipo V: perna inferior.
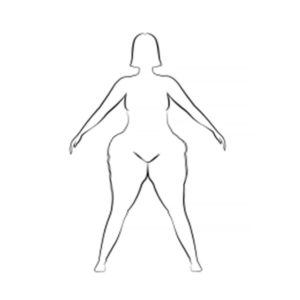
Considerando o conhecimento atual do Lipedema, descrição anatômica, imagens da época, podemos avaliar o histórico de Saartjie Baartman e concluir que, provavelmente, ela apresentava a forma tipo I da doença hoje conhecida como Lipedema. Ainda na esfera especulativa, possivelmente num estágio evolutivo avançado entre o estágio 3 e 4 (lipolinfedema) da doença.
O desconhecimento da doença a tornou alvo de caricaturas e preconceitos, e é hoje, um símbolo da exploração ocidental dos africanos e do racismo. Mas acredito que, além disso, ela seja também um exemplo extremo do impacto negativo do desconhecimento de uma doença desfigurante em uma pessoa. A época em que isso ocorreu também mostra que a doença Lipedema não é uma doença nova. E o reconhecimento dessa característica corporal de Saartjie como prevalente em seu povo de origem, também remete às características genéticas da doença, provavelmente agravada por fatores ambientais a que esse povo estava sujeito.
Hoje vemos o lipedema em distribuição mundial, com menor prevalência nos povos orientais.
Que a sofrida história de vida de Saartjie Baartman sirva de exemplo para evitarmos o preconceito e estigmatização da estrutura corporal na atualidade. Devemos aprender com os erros do passado e nos comprometer a melhorar.
Bibliografia
- Al-Ghadban, S., L. Teeler, M. & A. Bunnell, B. Estrogen as a Contributing Factor to the Development of Lipedema. in Physiology and Disorders of Adipose Tissue [Working Title] 32, 137–144 (IntechOpen, 2021).
- Allen, E. V, Hines, E. A. & Hines, E. A. Lipedema of the legs: a syndrome characterized by fat legs and orthostatic edema. Proc Staff Meet Mayo Clin. 15, 184–187 (1940).
- Wold, L., Hines, E. A. & Allen, E. V. Lipedema of the legs: a syndrome characterized by fat legs and edema. Ann Intern Med 34, 1243–1250 (1951).
- Whonamedit – dictionary of medical eponyms.pdf. Allen-Hines syndrome
- Fife, C. E., Maus, E. A. & Carter, M. J. Lipedema: a frequently misdiagnosed and misunderstood fatty deposition syndrome. Adv Ski. Wound Care 23, 81–84 (2010).
- Beninson, J. & Edelglass, J. W. Lipedema – the non-lymphatic masquerader. Angiology 35, 506–510 (1984).
- Asmussen, P. D. et al. Földi's textbook of lymphology for physicians and lymphedema therapists. (Elsevier Urban & Fischer, 2012).
- Schmeller, W. & Meier-Vollrath, I. Tumescent liposuction: a new and successful therapy for lipedema. J Cutan Med Surg 10, 7–10 (2006).
- Amato, A. C. M., Amato, F. C. M., Benitti, D. A. & Amato, L. G. L. Criação de questionário e modelo de rastreamento de lipedema. J. Vasc. Bras. 19, 1–7 (2020).
- Amato, A. C. M., Markus, D. V. & Santos, R. V. dos. Lipedema associado a obesidade, linfedema e insuficiência venosa: relato de um caso. Diagnóstico e Trat. 25, 4–8 (2020).
- Amato, A. C. M., Amato, F. C. M., Benitti, D. A. & Santos, R. V. dos. Tradução adaptação cultural e validação do questionário de avaliação sintomática do lipedema (QuASiL). J. Vasc. Bras. 7301, 1–8 (2020).
- Amato, A. C. M. Is Lipedema a Unique Entity? EC Clin. Med. Cases Reports 2, 1–7 (2020).
- Szél, E., Kemény, L., Groma, G. & Szolnoky, G. Pathophysiological dilemmas of lipedema. Med Hypotheses 83, 599–606 (2014).